Болевой синдром всегда является следствием патологического процесса в организме, требующего внимания. Боль в плече, руке или спине может возникать из-за различных заболеваний или травм. Для решения проблемы необходимо провести дифференциальную диагностику и назначить соответствующее лечение.
Боль в спине и ногах
Пациенты часто жалуются на боль в спине, отдающую в ногу. Рассмотрим основные патологические состояния, вызывающие этот симптом:
- Остеохондроз поясничного отдела позвоночника — прогрессирующий износ межпозвоночного диска, приводящий к болям в спине и крестце.
- Ишиас — поражение седалищного нерва.
- Люмбоишиалгия — болевой синдром, возникающий из-за резкого перегруза мышц поясницы.
- Люмбализация — аномалия развития позвоночника, при которой позвонки срастаются.
Также остеохондроз грудного и шейного отделов может вызывать боли в спине и руке.
Все перечисленные причины относятся к поражениям опорно-двигательного аппарата. Для успешного лечения важно установить характер повреждения, а затем подбирать терапию.
Боль в пояснице может быть вызвана следующими факторами:
- Переохлаждение.
- Чрезмерные физические нагрузки.
- Перенесенные травмы.
- Тяжелые метаболические заболевания (например, остеопороз).
Другие заболевания
Помимо указанных патологий, соответствующий симптом может возникать при других заболеваниях. Если боль в спине отдает в левую или правую ногу, это может указывать на грыжу межпозвоночного диска или стеноз позвоночного канала. В таких случаях происходит сдавление корешков спинномозговых нервов, что приводит к характерной симптоматике.
Если боль в спине отдает в пах, необходимо исключить заболевания почек или мочеточников, так как мочекаменная болезнь может проявляться подобными симптомами.
Боль в нижней части спины справа или слева у женщин иногда свидетельствует о внематочной беременности, аднексите или других воспалительных заболеваниях органов малого таза.
В наиболее серьезных случаях боли в спине и коленях могут быть связаны с неопластическим процессом на фоне скрытой опухоли. В таких ситуациях локализация боли не является специфической. Если боль возникает без видимых причин, следует обратиться к врачу для выяснения её происхождения.
Боль и обезболивание
Избавление от боли в спине — важный шаг к улучшению самочувствия и качества жизни пациента. Для эффективного лечения необходимо точно определить причину боли. Понимание источника симптома позволяет провести адекватное обезболивание.
Для устранения боли в спине и других частях тела применяются следующие методы:
- Медикаментозное лечение. Чаще всего используются нестероидные противовоспалительные средства. В случаях серьезных травм и онкологических заболеваний назначают наркотические анальгетики.
- Мануальная терапия. Этот популярный и эффективный метод требует от врача определенных навыков. Его преимущество — отсутствие необходимости в медикаментах, но недостаток — высокая стоимость, так как каждый сеанс оплачивается отдельно.
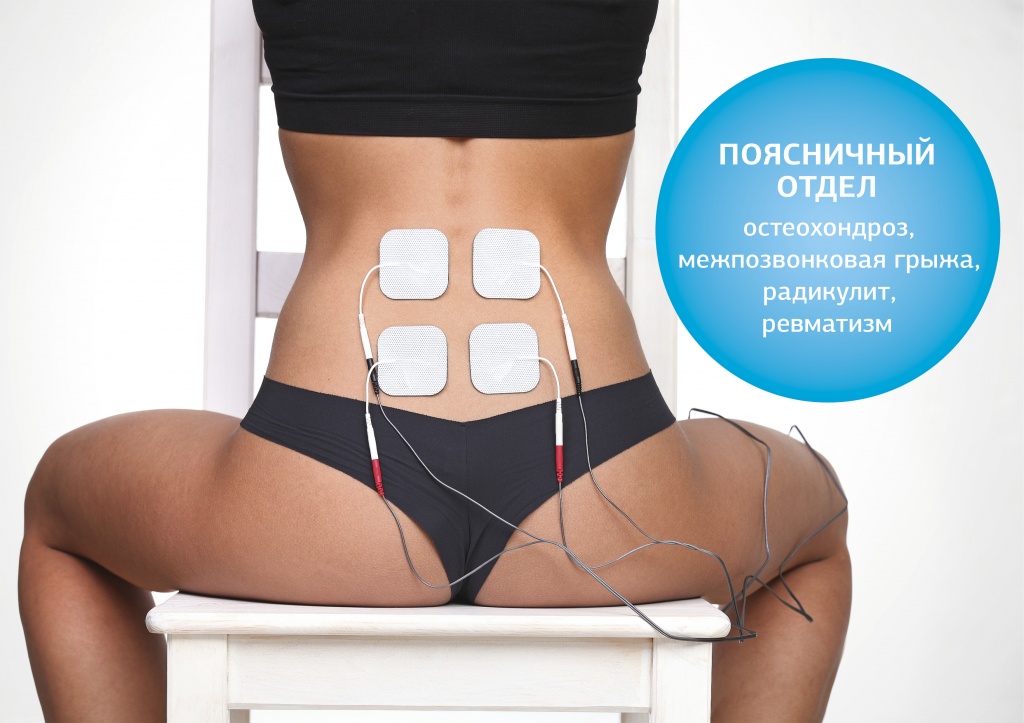
- Физиотерапия. Методы, такие как электромиостимуляция, магнитотерапия и ультразвук, помогают избавиться от болей в спине и других частях тела.
Если боли в спине слева, отдающие в ногу или без иррадиации, вызваны грыжей диска, единственным способом нормализации состояния пациента может стать операция.
«Меркурий»
Одним из эффективных методов повышения качества терапии заболеваний опорно-двигательного аппарата является физиотерапия. Компания «СТЛ» — ведущий производитель аппаратов для домашнего использования.
«Меркурий» — устройство для электромиостимуляции, которое помогает устранить боль в ногах, руках, спине и других участках. Пропуская электрические импульсы заданной силы через болезненные зоны, устройство достигает нескольких результатов:
- Обезболивание за счет расширения сосудов.
- Улучшение микроциркуляции.
- Нормализация метаболизма в структурах позвоночника.
- Ускорение регенерации при травмах.
Теперь избавиться от боли в спине с помощью «Меркурия» можно в домашних условиях. Нет необходимости постоянно посещать клинику, оплачивать сеансы физиотерапии, стоять в очередях и преодолевать большие расстояния. Достаточно проконсультироваться с врачом для согласования терапевтической программы и лечиться в комфортной обстановке.
Боли в спине могут проявляться по-разному и сопровождаться специфическими симптомами. В позвоночнике много нервных окончаний, и при их вовлечении в патологический процесс дискомфорт может передаваться в разные части тела. Для самодиагностики и определения срочности обращения к врачу пациенту важно знать причины возникновения неприятных ощущений. В материале описаны случаи, когда болит спина и рука, причины этого явления, его опасность и способы устранения.
Что это может быть?
Боль в спине, отдающая в руку, чаще всего связана с состояниями, не угрожающими жизни, и не требует немедленных действий. Однако иногда причиной могут быть патологии внутренних органов, требующие срочного лечения. Поэтому независимо от предполагаемой причины и интенсивности дискомфорта, к симптомам следует относиться внимательно. Лучше обратиться к врачу.
Боль в спине и правой руке
Когда боль в спине отдает в правую руку, это обычно не свидетельствует об остром состоянии. Основные причины такого симптома:
-
Патологии позвоночника. В позвоночном столбе находится спинномозговой канал с нервной тканью. Нервные корешки выходят между позвонками и могут защемляться при наличии патологии. Если защемлен корешок, связанный с правой рукой, дискомфорт будет ощущаться там. Защемление может вызывать остеохондроз, искривление, смещение позвонка, травмы, неправильная осанка, грыжа, протрузия и разрастание костной ткани. Новообразования, воспаления и отеки мягких тканей также могут сжимать нервные окончания.
-
Спазм и гипертонус мышц. Эти состояния возникают при патологиях позвоночника, когда мышцы чрезмерно напрягаются для поддержания нормального положения позвонков. Спазм может зажимать нервные окончания и усиливается при физических нагрузках, гиподинамии и определенных позах.
-
Травмы мышц. Они могут возникать после дорожно-транспортных происшествий, падений, компрессий или чрезмерных тренировок (реже — гиподинамии). Повреждение мышечной ткани вызывает боль, которая передается в руку по нервным корешкам.
Реже дискомфорт может быть связан с заболеваниями внутренних органов. Правосторонняя пневмония, плеврит, туберкулез и бронхит иногда вовлекают нервную ткань в патологический процесс, что также может вызывать неприятные ощущения в руке.
Боль в спине и левой руке
Боли в левой руке и спине чаще всего возникают по тем же причинам, что и в правой. На первом месте по частоте стоят патологии позвоночника, на втором — травмы, гипертонус, спазмы мышц и воспалительные процессы в мягких тканях. Реже причиной являются патологии внутренних органов. Однако к болям в левой руке следует относиться особенно внимательно, так как они могут быть признаком инфаркта миокарда.
Хотя боли в спине не являются типичными для инфаркта, боли в сердце могут иррадиировать в спину. При инфаркте наблюдаются жжение, давление за грудиной, нарушение сердечного ритма и холодный пот. Дискомфорт не проходит после приема нитроглицерина и имеет волнообразный характер — то усиливается, то ослабевает.
При наличии таких симптомов необходимо немедленно вызывать скорую помощь. Состояние требует реанимационного и стационарного лечения, так как угрожает жизни и здоровью.
Методы диагностики
Боль в позвоночнике, отдающая в руку, является распространенной проблемой, и врачи быстро определяют ее причину. Для диагностики используются следующие методы:
- Сбор анамнеза для выявления предрасполагающих факторов.
- Анализ симптомов и клинической картины для оценки их соответствия патологии.
- Проверка рефлексов и чувствительности в контрольных точках для оценки вовлеченности нервной ткани.
- Мануальный осмотр для выявления искривлений, сколиоза, смещений, разрастаний тканей и воспалений.
- Рентгенография для визуализации признаков патологии.
- Электронейрография для оценки состояния нервной ткани.
- Компьютерная томография (КТ) для анализа состояния суставов и структуры тканей позвоночника.
- Магнитно-резонансная томография (МРТ) для оценки состояния мягких тканей и подтверждения наличия воспалительного процесса.
Не всегда требуется использовать все перечисленные методы. Обычно достаточно мануального осмотра и рентгенографии для постановки и подтверждения диагноза.
Лечение
Если боль в спине, иррадиирующая в руку, указывает на патологию позвоночника, обострение снимается нестероидными противовоспалительными препаратами (НПВП). Они уменьшают боль и воспаление. Курс лечения длится от 5 до 14 дней, за это время обострение проходит. Обычно назначают Ибупрофен, Нурофен или Ортофен по 1 таблетке 2-3 раза в день. В первые дни Диклофенак может вводиться внутримышечно в индивидуальных дозах для более эффективного снятия дискомфорта.
При сильной боли назначаются анальгетики. Анальгин принимается в таблетках, Баралгин вводится внутримышечно по необходимости. Эти препараты могут вызывать серьезные побочные эффекты со стороны желудка и кроветворной системы, поэтому их применение должно быть согласовано с врачом.
Дополнительно назначаются хондропротекторы (например, Хондроксид) в таблетках (по 1-2 штуки в сутки) и мази, которые наносят на болезненную область спины 3-4 раза в день. Рекомендуется физиотерапия (магнитотерапия, СВЧ, УВЧ, электрофорез) для снятия мышечного гипертонуса, воспаления и боли. После обострения пациент проходит курс лечебного массажа и лечебной физкультуры (ЛФК).
При подозрении на патологию сердечно-сосудистой системы необходимо немедленно вызывать скорую помощь, так как это состояние может угрожать жизни. Лечение проводится в реанимации, затем в стационаре. При подозрении на легочную патологию следует обратиться к терапевту или флебологу. При травмах мышц специфическое лечение не требуется — показан покой, а боль можно снимать теми же НПВП.
Вывод
Описанные симптомы могут указывать на серьезные проблемы, угрожающие жизни или значительно снижающие ее качество. Игнорировать дискомфорт нельзя. Если он усиливается или сопровождается другими тяжелыми симптомами, необходимо немедленно обратиться к врачу. Также стоит проконсультироваться со специалистом, если неприятные ощущения не исчезают в течение нескольких дней.
Боль в спине, ногах и руках может быть связана с позвоночником и нервами, расположенными в определенных его участках. Иррадиация — это свойство боли перемещаться по телу. В результате может болеть не тот орган, который на самом деле страдает, а другая часть тела, чаще всего более удаленная от центральной нервной системы. Например, часто наблюдается ситуация, когда боль в спине отдает в ногу, и пациент не сразу понимает, где именно у него болит.
В медицине боли в спине, отдающие в ногу, называются ишалгией. Если источник боли в спине находится слева, то болеть будет правая конечность, и наоборот. Это связано с анатомическими особенностями: нервные корешки перекрещиваются в спинном мозгу. Неприятные ощущения возникают из-за воспаления нервной ткани. Каждый нерв занимает определенное положение между позвонками. Если нарушается целостность позвоночного столба или происходят изменения в его физиологии, воспалительный процесс быстро распространяется к периферии.
МЕДИЦИНСКИЙ ФАКТ! Сильные боли в пояснице, отдающие в ноги, являются результатом нарушений нервной ткани на уровне поясничного или крестцового отделов спинного мозга.
Если у пациента болит поясница и ноги, врачи в первую очередь обследуют нижнюю часть спины, поясницу и крестцовый отдел позвоночника. Нервы к нижним конечностям идут от поясничного и крестцового сплетений, поэтому с помощью приставки к слову «ишалгия» врачи указывают на источник болезни:
- Люмбоишалгия — боль в пояснице, отдающая в ногу. Люмбаго характеризуется острой или тянущей болью, усиливающейся при смене позы и после нагрузки.
- Сакроишалгия — боль в спине на уровне крестца, отдающая в ногу.
Частыми причинами ишалгии являются грыжи межпозвоночных дисков с ущемлением нерва, остеохондроз, сколиоз и сужение позвоночного канала. Реже ишалгия встречается у беременных женщин, пациентов с болезнью Бехтерева и людей с избыточным весом.
ИНТЕРЕСНО! Причиной ишалгии и болей внизу спины может быть стресс, особенно его разрушительная форма — дистресс. Нервная система также не переносит переохлаждения.
Риск воспаления крупных нервов повышается у спортсменов, пациентов с травмами позвоночника и онкологическими заболеваниями. Вирусы, инфекции и токсический синдром иногда приводят к патологиям в нервной системе, например, при туберкулезе.
Боль в пояснице, отдающая в ногу, возникает при воспалении любого из нервов, идущих от позвоночника к конечностям. На уровне второго поясничного позвонка располагается иннервация мышц передней поверхности бедра, на третьем — области колена, на четвертом — голени, на пятом — стопы. Поясничные сегменты отвечают в основном за ощущения на задней поверхности ног.
Врач выясняет характер и локализацию боли. Например, если у пациента болит поясница и отдает в левую ногу, повреждения будут искать с правой стороны от позвоночника в поясничном отделе. Если боль отдает в правую ногу — проблема слева.
Боль в спине и тянущая нога чаще всего связаны с воспалением седалищного нерва. В зависимости от воспаленного сегмента и корешков, пациент может испытывать различные симптомы:
- Изменения чувствительности кожи, мышц и суставов: обострение или исчезновение ощущений, онемение (например, немеют ноги в области, иннервируемой пораженным участком).
- Ограничение подвижности: может потребоваться «разрабатывать» ногу после сна или длительного отдыха. Сложности могут возникать при сгибании или разгибании конечности.
- Постоянная ноющая боль, простреливание или ощущение «разряда тока» в мышцах.
- Гипертонус и напряжение в мышцах ног и спины.
- Возможны трудности с туалетом по большой и малой нужде, так как часть нервов отвечает за мышцы таза и половых органов.
Пациенты часто терпят боль или принимают анальгетики и НПВП, но могут испытывать страх из-за временной потери иннервации конечностей, когда ноги «отнимаются». Мужчины могут столкнуться с проблемами потенции, а женщины — с потерей эротической чувствительности и либидо.
Что делать? Чтобы избежать потери конечностей из-за запущенной грыжи или сколиоза, необходимо пройти обследование и выяснить причины боли, а затем начать лечение. Пока не восстановится деятельность нерва, подвижность и чувствительность не вернутся. Длительное бездействие ослабляет мышцы, что может привести к атрофии, поэтому лечение следует начинать немедленно, иначе пациент рискует стать инвалидом.
Для опытного врача предварительный диагноз несложен, особенно когда воспалительный процесс затрагивает один или два нервных корешка. Однако предварительная диагностика требует подтверждения, а лечение назначается индивидуально.
Любые патологии позвоночника исследуются с помощью рентгенографии — это удобный метод, но если боль отдает в другие органы, требуются специфические исследования их состояния. Основные методы диагностики включают:
- Рентген и томография для детального изучения причин боли в пояснице и ногах.
- КТ — информативный и менее дорогостоящий метод по сравнению с МРТ, но с индивидуальными ограничениями.
- Цитологический анализ — микроскопическое исследование, особенно информативное при инфекционных воспалениях.
- Анализ крови для определения причин боли и необходимых действий.
- Обследование на предмет сколиоза, болезни Бехтерева и онкопатологии.
- Мануальный контроль для выявления отклонений в строении костей и положении мышц, связок и нервов.
Даже если боль справа отдает в левую половину тела, мануальные методы будут применяться и к здоровой стороне, а комплекс препаратов окажет воздействие на весь организм, в первую очередь — на нервную систему.
Назначение лекарств и процедур не гарантирует избавление от боли. Иногда они могут быть лишь подготовительным этапом перед операцией по устранению грыжи или выпрямлению позвоночника при запущенном сколиозе.
В амбулаторном лечении ишалгии применяются не только анальгетики и противовоспалительные препараты, но и витаминные комплексы, чаще в виде инъекций с последующим переходом на длительный пероральный прием. Миорелаксанты помогают снять спазмы в мышцах и восстановить нормальную нервную проводимость.
Острый период заболевания сложно переносить на ногах, поэтому рекомендуется постельный режим и оптимальная поза. Мануальная терапия, иглоукалывание и рефлексотерапия назначаются в подостром периоде и на этапе реабилитации. Массаж, лечебная гимнастика и физкультура рекомендованы на протяжении всей жизни для предотвращения рецидивов.
При воспалении нерва, отходящего от поясничного или крестцового сегмента спинного мозга, возникает специфический синдром: боль в спине, отдающая в ногу. Боль может локализоваться только в поврежденной области (пояснице или крестце). Если заболевание находится справа, боль отдает в левую ногу, и наоборот.
Сначала мышца ноет или возникает тянущее ощущение. Затем появляются редкие покалывания, краткосрочное онемение и изменение цвета кожи. Внешная безобидность этой симптоматики обманчива: по мере развития заболевания нервная ткань слабо проводит импульсы и может «замолчать». Это может привести к отказу внутренних органов и потере одной или обеих ног.
Лечение должно назначаться профессионалом и выполняться под контролем врача с периодическим повторением всех исследований до полного выздоровления.
Видео о причинах боли в спине, отдающей в ногу:
Боли в пояснице, иррадиирующие в ногу и бок, — одна из самых частых причин обращения к неврологу. Симптоматика обусловлена множеством факторов и часто проявляется после неравномерных нагрузок на позвоночник. Если боль в спине отдает в ногу, это серьезный повод для диагностики состояния здоровья и выяснения причин патологии.
Основные причины боли
Для определения оптимального курса лечения необходимо выяснить причины симптоматики.
Заболевания ортопедического характера
Боли внизу поясницы, отдающие в правую или левую ногу, являются типичным симптомом заболеваний пояснично-крестцовой зоны позвоночника. Они могут возникать на фоне опухолевых процессов, бурсита и нейропатии седалищного нерва. Основные причины включают:
- Грыжи межпозвоночных дисков поясничного отдела.
- Остеопороз.
- Остеомиелит позвонков.
- Поясничный спондилез.
- Анкилозирующий спондилит.
- Пролапс и протрузия межпозвоночных дисков с болями, отдающими в бок.
- Врожденные или приобретенные деформации позвоночника.
Заболевания неврологического характера
Причины неврологических проблем разнообразны и требуют комплексного обследования.
- Бурсит и нейропатии указывают на воспаление или защемление седалищного нерва. Боль может распространяться до стопы, а при несвоевременном обращении к врачу может возникнуть атрофия нерва.
- Сильно тянущая боль в ягодицах и боковой стороне бедра указывает на поражение верхних поясничных корешков. Проблемы с тазобедренным суставом могут усугублять ситуацию, вызывая резкие боли в ягодичной зоне и ограничение подвижности.
- Мералгия или болезнь Рота-Бергнгардта связаны с компрессионным синдромом нервных окончаний под паховой связкой. Клиническая картина включает онемение, парестезии и локальные боли.
Клинические проявления заболевания
Клиническая картина включает:
- Тянущую, ноющую боль в поясничном отделе, проходящую через ягодицу и отдающую в ногу.
- Сосудистые и нейродистрофические проявления.
- Ограничение двигательной активности.
- Потерю чувствительности и парестезии мышц.
- Резкую боль при движении и отечность при смещении межпозвонкового диска.
- Боли, отдающие в ягодицу, указывают на смещение позвонков.
- Нарушения сердечного ритма, гипертензия или низкое давление.
- Онемение нижних конечностей и ягодиц.
Больная нога может быть холодной на ощупь и иметь дистрофические изменения кожи. Болевые ощущения могут усиливаться в ночное время, приобретая острый характер, с судорогами и непроизвольными подергиваниями. При запущенном воспалительном процессе любое движение вызывает мучительную боль и снижает качество жизни.
Боли в пояснице, отдающие в бок
Болевой синдром в пояснично-крестцовой зоне, отдающий в бок или распространяющийся внизу живота, свидетельствует о соматических заболеваниях и нарушениях работы внутренних органов. Боль, отдающая в бок, требует внимания специалиста и немедленного лечения. Если болит низ живота, это может указывать на воспалительные процессы в мочеполовой системе, поджелудочной железе, селезенке или ЖКТ. Боль справа может быть связана с заболеваниями кишечника, печени, почек и органов дыхания.
Диагностические мероприятия
Если боль в пояснице отдает в ногу, колено или бок, необходимо полное обследование. Наиболее распространенные диагностические мероприятия включают:
- Рентген тазобедренных суставов.
- КТ или МРТ пояснично-крестцовой зоны.
- Анализ крови и мочи.
- УЗИ сосудов бедра.
- При необходимости осмотр гинеколога или уролога.
Может понадобиться консультация гастроэнтеролога, если бок болит и ощущается тяжесть, что может указывать на проблемы с ЖКТ или наличие камней в желчном пузыре. Если тянущие боли в спине сопровождаются отеками конечностей, головокружением и изменением цвета мочи, потребуется консультация нефролога.
Важно! При острых болях и нарушении двигательных функций необходимо оказать квалифицированную медицинскую помощь. Самолечение и обращение к народным целителям могут привести к непредсказуемым последствиям, вплоть до парализации нижней части тела.
Лечение болевого синдрома в спине
В период обострения лечение болей, отдающих в бедро, ягодицу и нижнюю часть ноги, направлено на купирование болевого синдрома. В острый период рекомендуется ограничить физическую активность и соблюдать постельный режим, назначаются анальгетики, нестероидные противовоспалительные препараты и инъекции витаминов группы В. Эти средства уменьшают боль, улучшают кровоток и снимают отечность.
Для стойкой ремиссии и реабилитации подбирается комплекс восстановительных процедур:
- Акупунктурный массаж.
- Дарсонвализация.
- Курортное лечение.
- Мануальная терапия.
- Иглоукалывание.
- Физиотерапия и общий массаж.
Лечение проводится курсом из 10–12 процедур, при необходимости повторяется через 2–3 недели.
Важно! На ранних стадиях выявление причин болевого синдрома возможно в первый день обследования. Лечение как основной проблемы, так и сопутствующих заболеваний не представляет сложности для современной медицины, поэтому не стоит откладывать визит к специалисту!
Профилактика
В стадии ремиссии рекомендуется выполнять специальный комплекс упражнений для укрепления мышц бедра и его внутренней стороны. Полезны ходьба, плавание на спине и ношение корсета. Запрещено поднимать тяжести более 3 кг, работать в согнутом положении с опорой на бедро и выполнять упражнения на скручивания.
https://youtube.com/watch?v=x0AEAh6eRIo
Часто сталкиваетесь с проблемой боли в спине или суставах?
- У вас сидячий образ жизни?
- Вы не можете похвастаться хорошей осанкой и стараетесь скрыть сутулость под одеждой?
- Вам кажется, что это пройдет само, но боли только усиливаются?
- Вы перепробовали много способов, но ничего не помогает?
- Вы готовы воспользоваться любой возможностью, чтобы улучшить свое самочувствие?
Эффективное средство существует. Врачи рекомендуют >>!
Источник