Ротавирусная инфекция — это острое поражение кишечника, вызванное ротавирусом. Вирусные штаммы обладают высокой устойчивостью к внешней среде и быстро распространяются среди населения из-за своей контагиозности. Эта особенность объясняет эпидемиологический рост инфекции. Основной мерой профилактики ротавируса является вакцинация, а другие меры помогают снизить риск осложнений у детей и взрослых.
Как избежать заражения вирусом и что сделать для снижения вероятности заболевания?
Распространение и пути передачи
Ротавирусные инфекции распространены в детских коллективах, особенно среди детей младшего дошкольного возраста. Более 95% детей до 5 лет переносят ротавирус.
Хотя взрослые также могут заболеть, здоровый иммунитет обычно справляется с инфекцией, и она протекает бессимптомно или в легкой форме.
В развитых странах летальность от ротавируса крайне низка, но это возможно только при своевременном обращении к врачу и госпитализации детей до года. В странах с низким уровнем жизни ротавирус часто становится причиной смерти как детей, так и взрослых.
В отличие от гриппа, ротавирусная инфекция не имеет сезонных всплесков, однако вспышки могут происходить в период отпусков и зимой.
Механизмы возникновения
Инфекция проникает в организм следующими путями:
- контактно-бытовой: вирусы сохраняются на игрушках, мебели, одежде, коже носителя и посуде;
- алиментарный: вирус попадает в организм с водой и пищей, поэтому важно следить за качеством еды и питья.
Инфекция может возникнуть при заглатывании воды из бассейнов и открытых водоемов. Зараженный человек способен передать вирус окружающим при близком общении всего за несколько минут.
Инкубационный период
Инкубационный период у детей короткий, составляет около 5 суток. Первые симптомы проявляются интенсивно и внезапно, постоянно добавляются новые признаки. Острое ухудшение состояния наблюдается уже через несколько часов после появления первых симптомов. Длительность заболевания составляет 7-10 суток, улучшение обычно наступает на 5-й день.
Еще 14 дней после прекращения активной симптоматики человек остается вирусоносителем и может стать причиной новой вспышки эпидемии. Повторное заражение практически невозможно, а если оно происходит, симптомы не приводят к острой интоксикации и серьезным последствиям для здоровья.
Как не заразиться ротавирусной инфекцией
Специфичных мер профилактики кишечного гриппа не существует. Вирусные штаммы обладают высокой устойчивостью в окружающей среде и могут поражать любого человека, даже при строгом соблюдении правил личной гигиены и контроле качества пищи и воды.
Основные советы и бытовые правила
Если в семье заболел ротавирусом один из членов, важно предпринять меры для предотвращения инфекции у остальных. Рекомендуется:
- выделить больному отдельную комнату, посуду и текстиль;
- тщательно проветривать помещения и проводить ежедневную влажную уборку;
- носить респираторы и защитные маски в первые 3-4 дня;
- ежедневно обрабатывать унитаз, ручки смесителей и раковины дезинфицирующими средствами;
- добавлять в рацион всей семьи витаминные комплексы и сбалансировать питание.
Создайте больному комфортные условия для выздоровления и контролируйте его состояние, чтобы избежать негативных последствий. Если в семье есть дети, следите за частотой стула и изменениями в самочувствии.
Профилактика после контакта с больным
Как не заболеть после контакта с вирусоносителем? Из-за короткого инкубационного периода заболевание проявляется быстро. Уже в первые сутки после попадания вируса в кишечник человек становится вирусоносителем, не подозревая о начале инфекционного процесса.
Если вирусоноситель известен до появления кишечных и внекишечных симптомов (рвота, тошнота, обильная диарея, недомогание), рекомендуется начать курс противовирусных препаратов (Анаферон, Изопринозин, Виферон).
Медикаментозная профилактика и вакцинация
При возникновении инфекции и симптомов заболевания важно просто переждать и предотвратить осложнения. Если заболел кто-то из близких, можно попытаться защитить остальных членов семьи с помощью следующих препаратов:
- противовирусные средства (Анаферон, Циклоферон, Ацикловир);
- иммуномодуляторы для повышения иммунитета (Виферон);
- абсорбенты (Полисорб, Энтеросгель, Флорафильтрум, Смекта);
- витамины (Витрум Плюс).
Не следует начинать антибиотикотерапию, так как антибиотики неэффективны при вирусных заболеваниях. Их назначают только при присоединении бактериальной инфекции и воспалительного процесса.
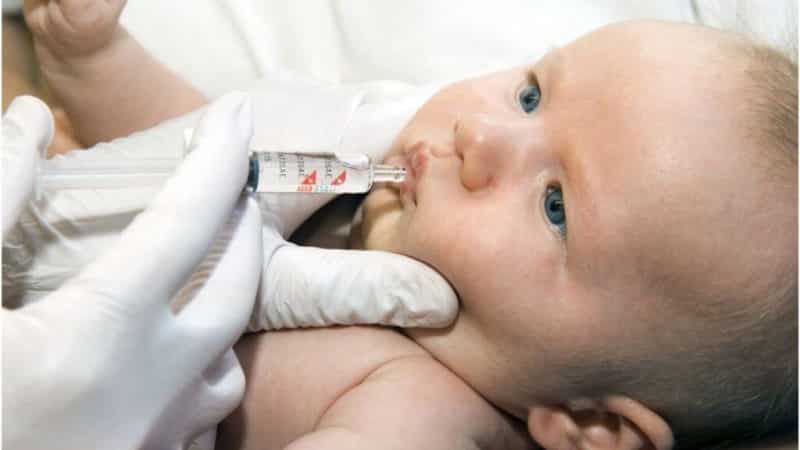
Целесообразность вакцинации
Ротавирусная инфекция — серьезное заболевание, которое может привести к тяжелым последствиям для здоровья ребенка, особенно в возрасте до 5 лет. Единственным эффективным методом профилактики является вакцинация.
Активные компоненты вакцины не предотвращают заражение, но делают течение болезни менее выраженным, осложнения случаются редко, а младенческая и детская летальность составляет 0,1%.
В России прививка от ротавирусной инфекции не включена в национальный календарь вакцинации, и препарат приобретается за личные средства. В то же время в Европе и США вакцинация от ротавируса обязательна.
Схема вакцинации следующая:
- 1 доза — до 2 месяцев;
- 2 доза — до 4 месяцев;
- 3 доза — 6-7 месяцев.
При необходимости график может быть составлен индивидуально. Иммунитет после вакцинации формируется в течение нескольких недель. Прививка хорошо сочетается с другими вакцинами.
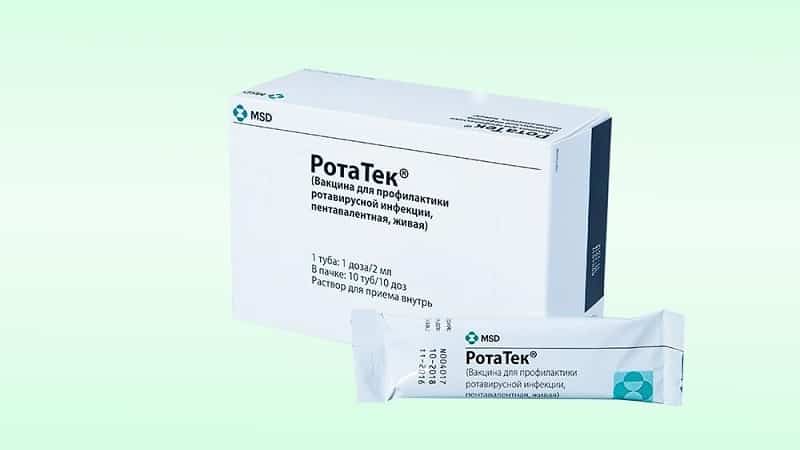
Существует два вида вакцин от ротавирусной инфекции:
- Ротарикс (Бельгия) — для детей старше 6 месяцев;
- Ротатек (США) — для детей от 6 недель до 8-10 месяцев.
Обе вакцины принимаются внутрь орально, с промежутками между дозами не менее 4 недель. Хотя ни одна вакцина не гарантирует полное предотвращение заболевания, вакцинация в 100% случаев предотвращает осложнения, которые могут привести к тяжелым последствиям и летальному исходу.
Противопоказания к прививкам
Одного желания родителей привить ребенка от ротавирусной инфекции недостаточно. Врачи учитывают не только эпидемиологические данные, но и индивидуальные особенности организма. Вакцинацию не проводят при аллергии на компоненты препарата.
Абсолютные противопоказания:
- частые респираторные инфекции;
- кишечная непроходимость и ее лечение в анамнезе;
- аутоиммунные заболевания;
- гормонотерапия в настоящее время.
Вакцинацию проводят только здоровым детям, без обострений хронических заболеваний, тяжелых органных патологий и острых инфекционно-воспалительных процессов.
Прививку не ставят при наличии инфекции, так как иммунитет формируется не сразу. При появлении неспецифических кожных и других симптомов следует обратиться к врачу. Вакцинация не может вызвать кишечную инфекцию.
Сроки карантина при ротавирусе
Карантин вводится сразу после выявления симптомов ротавируса у одного или нескольких детей. Он особенно важен в периоды высокого эпидемиологического риска. Однако карантин может и не вводиться, так как большинство детей переносят инфекцию в возрасте 3-4 лет, и у многих при первичном заражении формируется стойкий иммунитет. Решение о введении карантина принимается клиницистами и администрацией детского учреждения.
Основная задача карантина — ограничить контакты между лицами, которые были в контакте с больным ребенком. Потенциальные вирусоносители должны соблюдать режим изоляции, наблюдаться у врача и своевременно реагировать на симптомы, такие как понос и рвота. Общая продолжительность карантина составляет 7 дней. Если по истечении этого срока симптомы не проявились, значит, человек не заразился вирусом и не является вирусоносителем.
Меры предосторожности в лечебных учреждениях
Внутрибольничная ротавирусная кишечная инфекция у взрослых и детей — распространенное явление в стационарах, независимо от профиля отделения. Наибольшее количество случаев наблюдается в детских педиатрических отделениях соматического и инфекционного профиля.
Меры профилактики ротавирусной инфекции в больницах должны быть направлены на предотвращение вторичных инфекций и присоединения бактериальной флоры.
Для этого создаются следующие условия:
- размещение детей и их родителей в индивидуальных боксах с ограничением выхода в коридоры;
- доставка еды и медикаментов в палату;
- ношение защитных масок при перемещении по больнице, в туалет и на процедуры;
- осмотр врача и специалистов в специальных кабинетах или в палате;
- соблюдение всех врачебных рекомендаций.
Медицинский персонал обязан регулярно проводить дезинфекцию процедурных кабинетов, влажную уборку палат с использованием хлорсодержащих средств и осуществлять кварцевание помещений не менее 2-3 раз в сутки.
Если ребенок и его представитель находятся в педиатрическом отделении общего профиля, необходимо немедленно уведомить медицинский персонал о появлении кишечных симптомов для предотвращения распространения инфекции и введения карантина.
Советы по профилактике ротавируса от врачей
Как защититься от ротавируса? Рекомендации по профилактике ротавирусной инфекции для детей и взрослых:
- Тщательно мойте руки после туалета и перед едой.
- Контролируйте качество пищи и питья.
- Избегайте поездок с маленькими детьми в страны с низким уровнем развития (например, Индия, Южная Африка).
- Следите за детьми во время купания в открытых водоемах, чтобы предотвратить заглатывание воды. Купание не рекомендуется, если в воде обнаружены кишечная палочка и другие паразиты.
- Тщательно мойте фрукты и овощи перед употреблением.
- Вакцинируйте детей раннего возраста.
Вакцинация — эффективная мера профилактики ротавирусной инфекции у детей. Прививка не включена в национальный календарь и приобретается за счет личных средств. Иммунитет формируется в течение нескольких недель, поэтому вакцинацию нецелесообразно проводить во время заболевания.
Профилактика при лактации
Как уберечь ребенка от ротавируса при грудном вскармливании? Чтобы предотвратить ротавирусную инфекцию у грудничков, если кормящая женщина заболела, следуйте этим рекомендациям:
- Носите защитные маски во время кормления.
- Тщательно мойте руки, лицо и грудь перед каждым кормлением.
- Если состояние матери ухудшается, сцеживайте молоко и кормите ребенка из бутылочки.
Важно помнить, что вирусные штаммы не проникают в грудное молоко и не представляют опасности для здоровья малыша. Соблюдайте правила личной гигиены, особенно после посещения туалета. Обрабатывайте антисептиком игрушки ребенка и приспособления для кормления и ухода.
Заключение
Ротавирусная инфекция без адекватного лечения приводит к быстрому обезвоживанию и серьезным осложнениям. Риски обезвоживания возрастают с уменьшением возраста ребенка. Самолечение не только не способствует выздоровлению, но и может ухудшить состояние.
При подготовке статьи использовались материалы с сайтов:
Информация на нашем сайте предоставлена квалифицированными врачами и носит ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Проводит диагностику и лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Источник
Ротавирус, или кишечный грипп, — инфекционное заболевание, поражающее слизистую кишечника и вызывающее понос. Оно может затрагивать как детей, так и взрослых, но чаще протекает в легкой форме у взрослых. У детей основным симптомом является частый и водянистый стул. Заболевание заразно. Узнайте о причинах, методах лечения и профилактики.
Что такое кишечный грипп
Кишечный или желудочный грипп — инфекционное заболевание, вызываемое ротавирусами. Оно проявляется кишечными и респираторными синдромами. Возбудителями являются вирусы семейства Reoviridae, которые имеют схожую антигенную структуру. Под микроскопом они напоминают колеса с четким ободком и короткими спицами. Исследование этой вирусной патологии началось в начале 70-х годов прошлого века, когда вирусы были обнаружены в слизистой оболочке тонкого кишечника больных детей.
Источник инфекции — больной человек или носитель. У младших детей источником может быть мать, а у старших — сверстники. Эпидемии часто возникают в детских садах, школах и кружках. В первые дни болезни появляются симптомы кишечного гриппа, и в этот период больной представляет опасность для окружающих, так как количество вируса в испражнениях достигает высоких уровней. Животные не передают этот вирус.
Как передается
Основным механизмом передачи ротавирусных инфекций является фекально-оральный путь, то есть вирус попадает в организм через рот. Это заболевание часто называют «болезнью грязных рук». Вирус может находиться в продуктах и воде, что способствует его массовой передаче. Контактно-бытовой путь передачи встречается редко. Заражение ротавирусом часто происходит через молочную продукцию, что связано с жизненным циклом вируса и особенностями обработки молочных продуктов. Вирус хорошо сохраняется при низких температурах.
Проникая в организм, вирус обычно атакует слизистую оболочку кишечника, чаще всего тонкого. Он разрушает ворсинки кишечника, что нарушает синтез ферментов, необходимых для переваривания пищи. В результате пища не усваивается должным образом, и в кишечнике накапливаются дисахариды, которые притягивают воду и соли. Это приводит к сильному поносу, в результате чего организм постепенно обезвоживается и слабеет.
Инкубационный период
Инкубационный период — это время от попадания вируса в организм до появления первых симптомов воспаления. Его также называют латентным. У гриппа он короткий: длится от 15 часов до трех дней. Затем наступает острый период, который продолжается 3-7 дней, после чего начинается период восстановления, lasting от 4 до 5 дней.
Симптомы
Симптомы кишечной инфекции разнообразны. У многих детей инфекция протекает тяжело, с повышением температуры до 39°С и выше. У взрослых и детей с крепким иммунитетом заболевание может проходить легче, без выраженной лихорадки.
Нюансы:
- Больные жалуются на боли в животе, частую тошноту и сильную рвоту. При осмотре могут обнаруживаться легкое покраснение горла и увеличение лимфатических узлов на шее.
- Характерен обильный жидкий стул с резким кислым запахом, без крови и слизи. Появление крови или слизи указывает на сопутствующее заболевание. Воспаление желудка и тонкой кишки при пищевых инфекциях называется гастроэнтеритом.
- У детей часто наблюдается рвота. У взрослых рвота может быть редкой или однократной.
- Возможны признаки поражения верхних дыхательных путей, такие как заложенность носа и затрудненное глотание.
- У взрослых могут проявляться симптомы ОРВИ с кишечным синдромом.
Диарея
Испражнения частые, водянистые, с резким зловонным запахом, могут быть зелеными или мутновато-белыми. Кишечная форма гриппа сопровождается громким урчанием в животе и частыми позывами к дефекации. При наличии кровянистых прожилок в кале или выпадении слизистых комков стоит рассмотреть возможность присоединения других респираторных инфекций или серьезных заболеваний, таких как шигеллез и эшерихиоз. Частая диарея может привести к обезвоживанию различной степени. У взрослых кишечная инфекция без поноса также встречается.
Рвота
Еще один опасный симптом кишечного вируса — быстрое обезвоживание. У взрослых этот симптом обычно проявляется однократно, а у детей он часто сопровождается диареей. Острая диарея может возникать сразу после рвоты или одновременно с ней. Рвота при ротавирусе может продолжаться 3-5 дней, что приводит к значительной потере сил у ребенка.
Симптомы у детей
У детей болезнь протекает тяжелее из-за слабого иммунитета. Интоксикация организма выражается частой водянистой рвотой и диареей, которая может достигать 10 раз в сутки и более. Грипп с поносом и температурой приводит к дегидратации, которая развивается у 75-85% обследованных детей. Это часто вызывает почечную недостаточность и гемодинамические расстройства.
Количество мочи у ребенка значительно уменьшается, может наблюдаться альбуминурия (наличие альбуминов в моче). Часто выявляются лейкоциты и эритроциты в моче, повышается уровень остаточного азота в сыворотке крови. Начало заболевания сопровождается лейкоцитозом (увеличением количества лейкоцитов), а в период разгара – лейкопенией (уменьшением количества лейкоцитов).
Причины
Болезнь часто возникает из-за употребления немытых фруктов, недостаточно обработанных мясомолочных продуктов, а также через грязные руки и воду. Основные бактериальные причины заражения:
- кишечная палочка;
- Shigella;
- сальмонеллы.
Вирусные причины включают:
- калицивирусы;
- норовирусы;
- аденовирусы;
- астровирусы.
Также существуют паразитарные причины. Паразиты — это микроорганизмы небольших размеров, которые редко вызывают грипп. Чаще всего заражение происходит лямблиями или Cryptosporidium. Похожие симптомы могут вызывать химические токсины, тяжелые металлы и некоторые лекарства (аспирин, антибиотики, стероиды, слабительные средства).
Кишечный грипп во время беременности
При беременности трудно своевременно распознать грипп. Симптомы могут напоминать токсикоз на ранних сроках и гестоз на поздних. Вирус не представляет серьезной угрозы для плода, но для женщины он опасен обезвоживанием и ослаблением организма. Основная профилактика во время беременности — это внимательное отношение к питанию и образу жизни.
Диагностика
Симптомы заболевания могут напоминать проявления других заболеваний желудочно-кишечного тракта, таких как грипп, гастрит, вирусный гастроэнтерит, энтероколит и дисбактериоз. Диагностика затруднена. Окончательный диагноз ставится после обнаружения вируса с помощью лабораторных методов: полимеразной цепной реакции (ПЦР), реакции пассивной гемагглютинации, реакции связывания комплемента (РСК) и методов ИФА. Все изменения в крови и моче нормализуются после выздоровления.
Доступные методы диагностики:
- общий анализ крови (повышенное количество лейкоцитов, увеличение скорости оседания эритроцитов);
- общий анализ мочи (наличие белка, лейкоцитов, эритроцитов и иногда гиалиновых цилиндров).
Лечение кишечного гриппа
Лечение сводится к симптоматической терапии и профилактике обезвоживания. Применяются:
- жаропонижающие средства;
- ферментативные препараты;
- дезинтоксикационная терапия.
Рекомендуется использовать адсорбирующие или вяжущие лекарства при кишечных расстройствах. Если наблюдаются сильные боли в животе, помогают обезболивающие и спазмолитики. При легкой форме заболевания или однократной рвоте и диарее лечение не требуется. Антибиотики назначают при присоединении респираторных инфекций (кашель) и инфекционных заболеваний, чтобы предотвратить распространение инфекции и опасные осложнения, такие как интоксикация, которую трудно лечить.
Препараты
Для выпаивания рекомендуется использовать раствор Регидрона, который нормализует водно-солевой обмен. Дополнительные средства:
- Жаропонижающее: парацетамол.
- Ферментные препараты: мезим, фестал.
- Адсорбирующие и вяжущие средства: активированный уголь, полисорб, смекта.
- Лактосодержащие препараты для восстановления микрофлоры кишечника: ацилакт, лактобактерин, линекс.
- Спазмолитики и обезболивающие: спазмолгон, но-шпа, цитрамон, анальгин.
Диета
Необходимо соблюдать диету: исключить молочные и кисломолочные продукты. При чувстве голода можно употреблять небольшое количество куриного бульона или рисовую кашу на воде без масла. Пищу следует принимать небольшими порциями с частыми перерывами. В первое время рекомендуется ограничить или исключить углеводистую пищу.
Лечение у детей
Необходимо изолировать ребенка от других детей. Для предотвращения обезвоживания следует использовать специальные солевые растворы. Разрешены адсорбирующие средства для детей и лактосодержащие препараты для восстановления микрофлоры. При длительном поносе и постоянной рвоте могут возникнуть серьезные осложнения, поэтому рекомендуется вызвать врача, возможна госпитализация.
Температуру тела ниже 38°С сбивать не следует, так как вирусы погибают при высоких температурах. Если температура достигает опасных значений, можно применять:
- физические методы: обтирание водой;
- химические: прием жаропонижающих препаратов перорально или в виде ректальных свечей (что предпочтительнее для детей).
Профилактика кишечного гриппа
В Европе и США применяют специфическую профилактику с помощью вакцин, которые у нас отсутствуют. Вместо этого существует стандартный комплекс профилактических мер для предотвращения попадания вирусов в организм:
- изоляция больных;
- гигиена рук и мытье овощей и фруктов;
- употребление только свежих молочных и кисломолочных продуктов;
- санитарный контроль мест общественного питания, пищевых продуктов, рынков и магазинов с молочной продукцией.
Видео
Кишечный грипп — причины, симптомы и лечение
Внимание! Информация в статье предназначена только для ознакомления. Она не заменяет консультацию врача. Только квалифицированный специалист может поставить диагноз и дать рекомендации по лечению, учитывая индивидуальные особенности пациента.
Нашли ошибку в тексте? Выделите её, нажмите Ctrl + Enter, и мы всё исправим!
Комментарии для сайта Cackle**
Источник