По характеру и локализации боли можно определить вероятную причину недомогания и сразу обратиться к нужному специалисту. Опасным признаком является боль в правом подреберье, отдающая в спину. Она может указывать на поражения внутренних органов, патологии позвоночника или наличие онкологических образований. Чтобы оценить серьезность проблемы со здоровьем, важно тщательно проанализировать саму боль и сопутствующие симптомы.
Боль в правом подреберье, отдающая в спину.
Основные причины возникновения боли
В правой части тела расположены печень с желчным пузырем, аппендикс и правая почка. Здесь также проходят часть толстого кишечника, часть диафрагмы, полая вена и желчные протоки. Боль и дискомфорт в боку могут быть вызваны различными патологиями этих органов, а также заболеваниями позвоночника и спинного мозга.
Чаще всего боли в правом боку связаны с заболеваниями внутренних органов, находящихся с этой стороны:
- остеохондроз;
- искривление позвоночника;
- спондилез;
- межпозвонковая грыжа;
- аппендицит;
- кишечные колики;
- пиелонефрит;
- холецистит.
Этот список не исчерпывающий. Болевой синдром могут вызывать осложнения, развивающиеся на фоне основных заболеваний. Не следует исключать и механические травмы, последствия которых могут проявляться спустя годы. Иногда дискомфорт в подреберье ощущают и здоровые люди, что связано с физическими нагрузками или определенными физиологическими состояниями.
Боль в боку может возникнуть и у здоровых людей, например, после поднятия тяжестей или длительного сидения в неудобной позе.
Также стоит учитывать, что болевые ощущения могут иррадиировать, то есть распространяться за пределы пораженного участка, проявляясь в области сердца, желудка, легких, бронхов или мочевыводящих путей.
Совет. Пока не будет установлена истинная причина боли, не следует применять какие-либо лечебные методы, включая народные средства.
Как определить проблему
Для определения причины дискомфорта важно учитывать не только характер боли и ее локализацию, но и сопутствующие симптомы. Это поможет выявить наиболее вероятное заболевание и быстрее принять меры.
Причину боли можно определить по локализации неприятных ощущений и сопутствующим симптомам.
Заболевания позвоночного столба
Проблемы с позвоночником часто проявляются болью в подреберье, которая может отдавать в спину и таз. Это связано со снижением мышечного тонуса и воздействием на нервные корешки в позвоночном столбе. При зажатии мышц возникают тупые, тянущие боли, усиливающиеся при движениях, поднятии тяжестей или нахождении в неудобной позе. При компрессии корешков боли становятся острыми и внезапными.
Боли в правом боку часто вызваны заболеваниями позвоночника, сопровождающимися защемлением нервных окончаний.
Боль из подреберья может распространяться на спину и конечности, преимущественно по ходу пораженного нерва. Дополнительно могут наблюдаться следующие симптомы:
- нарушение чувствительности: онемение, покалывание, «мурашки» по коже;
- ограничение подвижности позвоночника;
- чувство жжения в месте компрессии.
При остеохондрозе грудного или шейного отдела могут возникать головные боли, головокружения и дискомфорт в грудной клетке. Если были травмы позвоночника, ребер или лопаток, боль обычно ноющая и усиливается при движениях, кашле или глубоком вдохе. Визуально могут быть видны гематомы, припухлости или отеки в местах повреждения. В случае травм следует обратиться к травматологу, в остальных случаях — к ортопеду или вертебрологу.
Своевременное обращение к специалисту поможет избежать серьезных осложнений.
Болезни ЖКТ
Заболевания пищеварительной системы часто проявляются болью в боку из-за расположения аппендикса, желчного пузыря и печени. Симптомы обычно связаны с приемами пищи.
| Заболевание | Симптоматика |
|---|---|
| Холецистит | Сначала возникает тупая, ноющая боль под ребрами, затем при обострении появляются резкие приступы, иррадиирующие в спину. Боль усиливается после еды. Возможны тошнота, отрыжка, однократная рвота, горечь во рту и температура выше 38°С. |
| Желчекаменная болезнь | Тяжесть с правой стороны усиливается после жирной, жареной и острой пищи, алкоголя и физических нагрузок. Позже появляются рези, распространяющиеся от подреберья к правой лопатке, плечу и ключице. При обострении возникает резкая пульсирующая боль в области грудины. Дополнительные симптомы: горечь во рту, тошнота, обесцвечивание кала, потемнение мочи, желтые пятна на коже. |
| Панкреатит | Приступообразная, опоясывающая боль, усиливающаяся со временем. Наблюдаются мышечная слабость, снижение или потеря аппетита, тошнота, рвота, повышение температуры, вздутие живота и диарея с жирной пленкой в кале. |
| Патологии печени | Долгое время протекают бессимптомно, затем появляется тяжесть и тупая боль в правом боку, которая усиливается и становится распирающей. Дискомфорт в подреберье и грудине усиливается после переедания, отравления или употребления алкоголя, часто сопровождается тошнотой. При гепатитах возможны пожелтение кожи и белков глаз, изменение цвета испражнений и мочи, вздутие живота. При циррозе добавляются жжение в подреберье, головокружение и слабость. |
| Воспаление аппендикса | Сначала тянущая боль сбоку, под ребрами, иррадиирующая в спину и низ живота. Затем резкие боли в области пупка, усиливающиеся при движении, кашле и чихании. Дополнительные симптомы: тошнота, высокая температура, рвота, сухость во рту, нарушения стула. В подвздошной области ощущается пульсация. |
| Диафрагмальная грыжа | Тупая, опоясывающая боль различной интенсивности, усиливающаяся при переедании, неудобном положении и сильном кашле. Боль может отдавать в спину, лопатку и грудную клетку. Обычно уменьшается после отрыжки, рвоты или глубокого вдоха. |
Похожие симптомы могут наблюдаться при заболеваниях желудка, таких как гастрит и язва, а также при патологиях двенадцатиперстной кишки. Описанные признаки являются общими и не позволяют поставить точный диагноз, поэтому необходимо пройти клиническое обследование. Для консультации следует обратиться к терапевту или гастроэнтерологу, возможно, потребуется помощь инфекциониста или гепатолога.
Болезни дыхательной системы
Расположение бронхов и легких определяет локализацию болей под ребрами, преимущественно в верхней части. В зависимости от патологии, боль может распространяться по грудине, отдавать в спину, конечности или область брюшины.
Патологии дыхательной системы также могут вызывать боль в подреберье. Обычно эти заболевания сопровождаются рядом характерных симптомов:
- сухой или мокрый кашель;
- высокая температура;
- мышечная слабость;
- головные боли;
- затрудненное дыхание;
- скопление мокроты, иногда с примесью крови и гноя;
- першение и боль в горле;
- усиленное потоотделение.
Боль усиливается при кашле или чихании, а в состоянии покоя уменьшается. Эти симптомы могут проявляться при плеврите, пневмонии, бронхите и раковых опухолях. Интенсивность боли зависит от тяжести заболевания и физиологических особенностей организма.
При пневмотораксе боль возникает резко в груди, охватывает подреберье, отдает под лопатку и в руку, значительно усиливаясь при вдохе. Для консультации и обследования следует обращаться к терапевту и пульмонологу.
Патологии мочевыводящей системы
Заболевания мочевыводящей системы часто сопровождаются болью в боку, особенно в нижней его части, с иррадиацией в спину, таз, низ живота и половые органы. Характер боли зависит от типа заболевания. При почечных коликах и тромбозах почечных артерий возникают режущие боли, отдающие в пах, таз и низ живота. Они усиливаются при физической активности, поднятии тяжестей и могут быть спровоцированы тряской в общественном транспорте.
Боли при патологиях мочеполовой системы могут также отдавать в подреберье и нижнюю часть спины.
При пиелонефрите, абсцессах почки и гидронефрозе боли носят тянущий, тупой характер, отдавая в крестцово-поясничную область и усиливаясь при нажатии на пораженный участок. Дополнительные симптомы включают повышение температуры, общую слабость, потемнение или помутнение мочи, головные и суставные боли, а также проблемы с мочеиспусканием. Для консультации и обследования необходимо записаться на прием к врачу-нефрологу или урологу.
Гинекологические заболевания
Гинекологические болезни нельзя игнорировать. Воспаление маточных труб и яичников, онкологические образования, внематочная беременность — все эти состояния часто сопровождаются тянущими болями в боку и нижней части живота.
У женщин боли в пояснице и правом подреберье могут указывать на гинекологические заболевания. Боли могут отдавать в поясницу и крестец, распространяться по всему животу. Они усиливаются во время менструации, при половом акте, физических нагрузках и переутомлении. На проблемы с женским здоровьем также указывают сопутствующие симптомы: нарушения цикла, выделения из половых путей при отсутствии менструации, резкое повышение температуры.
У беременных боли в подреберье часто возникают не из-за болезни, а по естественным причинам: с развитием плода матка увеличивается и начинает сдавливать соседние органы. Эти боли обычно тянущие, умеренной интенсивности, усиливаются в неудобной позе и при физических нагрузках.
Если боли в подреберье сопровождаются дискомфортом при мочеиспускании, повышением температуры или выделениями из половых путей, это повод для беспокойства и обращения к гинекологу.
Когда необходима неотложная помощь
Игнорировать болевой синдром нельзя, независимо от его локализации. Важно правильно реагировать на ситуацию: вызвать скорую помощь или обратиться в клинику самостоятельно. Неотложная помощь требуется, если:
- боль под ребрами резкая, сильная и не проходит в течение 30-40 минут;
- прием спазмолитиков не дает результата;
- боль возникает острыми приступами с короткими интервалами между ними;
-
резко поднимается температура;
Резкое повышение температуры при боли в подреберье — тревожный симптом, требующий неотложной помощи.
-
при пальпации возникают болезненные ощущения, прощупываются уплотнения или припухлости;
-
дискомфорт сопровождается головокружением, слабостью, тошнотой или рвотой;
Квалифицированная помощь необходима, если боли в боку сопровождаются тошнотой или рвотой.
-
в моче наблюдаются кровяные примеси.
При наличии хотя бы одного из этих симптомов необходимо вызвать врача. Пока он едет, лучше лечь в удобном положении, где боль ощущается меньше всего. Нельзя прогревать область боли, прикладывать лед или принимать сильные обезболивающие. Также не следует использовать народные средства, так как до установления диагноза любые меры могут быть вредны.
Если указанные симптомы отсутствуют, но дискомфорт и боль периодически возвращаются, стоит записаться на прием к врачу. Чем раньше будет установлена причина недомогания, тем быстрее ее удастся устранить. Информацию о причинах и лечении боли в желудке после еды можно найти по ссылке.
Видео — Боль в правом подреберье, отдающая в спину
Причину боли под ребрами справа можно определить по ее локализации и характеру, что поможет сразу обратиться к нужному специалисту. Этот симптом нельзя игнорировать, так как он может указывать на патологии внутренних органов, позвоночника или новообразования.
Боль в правом подреберье, отдающая в спину, часто свидетельствует о заболеваниях ЖКТ. Она может быть вызвана поражением почек, структур позвоночника или механической травмой живота. В некоторых случаях такая боль проявляется при инфаркте миокарда, особенно в его абдоминальной форме.
https://youtube.com/watch?v=zQvZREG2XZw
Что вызывает боль в правом боку
Болезненные ощущения под правым ребром спереди могут быть вызваны следующими заболеваниями:
- гастрит;
- дуоденит;
- язва желудка и двенадцатиперстной кишки;
- грыжа диафрагмы;
- дискинезия желчных путей;
- холецистит;
- желчнокаменная болезнь;
- гепатит;
- панкреатит;
- аппендицит;
- инфаркт.
Боль также может быть связана с остеохондрозом грудного отдела позвоночника, который негативно влияет на состояние внутренних органов и сложно диагностируется.
Чаще всего данный симптом наблюдается при заболеваниях желчевыводящей системы, реже — при поражении печени. Иногда боль может начинаться сзади, а затем переходить в область живота. «Опоясывающая» боль характерна для панкреатита, аппендицита, пиелонефрита и других заболеваний.
Следует отметить, что боли в правом подреберье, отдающие в спину, могут возникать и у здоровых людей, например, при интенсивных физических нагрузках. Во время тяжелой работы или силовых тренировок происходит выброс адреналина. У людей, которые не часто занимаются физическим трудом, застой желчи может привести к растяжению протоков и переполнению печени кровью, что вызывает болевой синдром из-за перерастяжения печеночной капсулы.
У женщин боль может возникать незадолго до начала менструации из-за избытка эстрогенов и дефицита прогестерона. Этот дисбаланс вызывает спазм желчных протоков, что приводит к болевым ощущениям. Прием гормональных противозачаточных средств также может повлиять на пищеварительную и эндокринную системы, нарушая отток желчи.
Боль, вызванная физиологическими причинами, обычно не требует врачебного вмешательства и проходит быстро. Однако при развитии патологического процесса необходимо медицинское наблюдение, а некоторые заболевания требуют немедленной госпитализации. Скорая помощь нужна при подозрении на аппендицит, инфаркт, прободение язвы желудка или двенадцатиперстной кишки. Стационарное лечение требуется при остром панкреатите и осложненном холецистите.
Дискинезия желчных протоков
Причиной дискинезии является нарушение моторики желчного пузыря и протоков, что мешает нормальному отведению желчи. Это функциональное расстройство, а не патология, так как отсутствуют органические изменения.
При дискинезии нарушается сократительная способность гладкой мускулатуры, что приводит к недостаточному или избыточному поступлению желчи в 12-перстную кишку. Выброс желчи может происходить несвоевременно из-за рассогласованности работы сфинктеров и мышечных сокращений.
Основным симптомом дискинезии желчных протоков является выраженная боль, отдающая в поясницу или под лопатку. Она обычно возникает после употребления неподходящей пищи (жирной, жареной, копченой, кислой), интенсивной физической нагрузки или нервного стресса.
На фоне дискинезии могут развиваться приступы желчной колики, сопровождающиеся резкими болями. Эти приступы не зависят от еды или нагрузки. Кроме боли, возникают и другие симптомы: учащенное сердцебиение, онемение конечностей. Ощущение перебоев в работе сердца и связанный с этим страх могут напоминать симптомы инфаркта, что заставляет пациентов вызывать неотложную медицинскую помощь.
Холецистит
Если болит правый бок под ребром и отдает в спину, это может указывать на холецистит — воспаление желчного пузыря. Симптомы зависят от характера воспалительного процесса и наличия камней. Чаще всего холецистит проявляется в хронической форме, которая сопровождается:
- болью в правом боку, иррадиирующей в лопатку, плечо или ключицу;
- тошнотой и рвотой с желчью;
- расстройством стула;
- вздутием живота;
- слабостью;
- повышенным потоотделением;
- нарушением сна;
- раздражительностью.
У некоторых пациентов могут наблюдаться повышение температуры, горечь во рту и горькая отрыжка. В редких случаях возможна желтуха — пожелтение кожи и белков глаз.
Желчнокаменная болезнь
Образование камней в желчном пузыре — распространенная патология, встречающаяся у 15% людей. В большинстве случаев она протекает бессимптомно, и конкременты обнаруживаются случайно при обследовании по другим причинам. Симптомы появляются только при движении камней и закупорке желчных протоков.
Основной причиной образования камней является нарушение обмена холестерина, что часто связано с высококалорийным питанием.
Желчнокаменная болезнь проявляется сильными болями, которые могут длиться несколько часов. Приступы чаще всего возникают вечером или ночью и могут быть спровоцированы интенсивной физической нагрузкой или обильной едой. Во время приступа пациенты жалуются на ухудшение общего состояния, повышение температуры, тошноту и рвоту, не приносящую облегчения.
Желчнокаменная болезнь может осложняться перфорацией или разрывом желчного пузыря, абсцессом печени и злокачественным перерождением тканей.
Важно: развитие острого калькулезного холецистита на фоне ЖКН требует экстренного хирургического вмешательства.
Аппендицит
Боль при аппендиците обычно возникает в вечерние или ночные часы и имеет постоянный характер. Приступ аппендицита редко сопровождается резкой болью, так как причиной является воспалительный процесс. В начале заболевания болевые ощущения могут мигрировать.
Классическая локализация боли — правое подреберье, но при нетипичном расположении аппендикса боль может ощущаться в спине или паху. Некоторые пациенты отмечают, что боль отдает в низ живота, что может имитировать воспаление половых органов.
Клиническая картина аппендицита обычно ярко выражена и не вызывает сомнений в диагнозе. Заболевание возникает внезапно и быстро прогрессирует.
Классические признаки острого аппендицита:
- повышение температуры тела до 37, реже до 38°;
- слабость, разбитость, возможна однократная рвота;
- сухость во рту;
- вздутие живота.
При нетипичном расположении аппендикса могут наблюдаться расстройства мочеиспускания и стула.
Патология может протекать в хронической форме с слабо выраженными симптомами. К ним относятся тупая боль неясной локализации, усиливающаяся при энергичных движениях — ходьбе или беге. Боль может ощущаться в животе или спине на уровне талии и часто носит опоясывающий характер.
При обострении хронического аппендицита боль усиливается, появляются классические симптомы со стороны ЖКТ и небольшое повышение температуры.
Инфаркт миокарда: абдоминальная форма
Одной из форм некроза сердечной мышцы является абдоминальная. Среди нетипичных видов инфаркта она встречается чаще всего — у трех пациентов из ста. Интенсивная боль возникает не в груди или руке, а в эпигастральной области. Это связано с высоким положением диафрагмы и расширением полулунного пространства, что характерно для инфаркта задней стенки.
Боль может распространяться по всему животу и отдавать в грудную клетку. Важным признаком являются жалобы на расстройства желудка: тошноту, рвоту, отрыжку, мучительную изжогу и вздутие живота.
При абдоминальной форме инфаркта кишечник практически перестает функционировать, что приводит к кишечной непроходимости. Из-за паралитической реакции возможно развитие язвы желудка с осложнением в виде внутреннего кровотечения.
Острый некроз часто сопровождается резким падением артериального давления, ощущением нехватки воздуха и нарушением сердечного ритма.
Важно отметить, что инфаркт по абдоминальному типу — это очень опасное состояние, которое в почти половине случаев заканчивается летально.
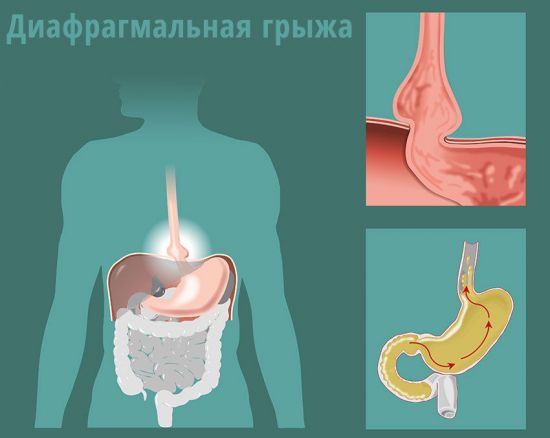
Диафрагмальная грыжа
Диафрагмальная грыжа — это выпячивание нижнего отдела пищевода через отверстие диафрагмы. Она возникает из-за заболеваний ЖКТ, ожирения и частого поднятия тяжестей. При небольшом размере грыжи симптомы могут отсутствовать. В противном случае возникают боли в нижней части грудной клетки и верхней части живота. Боль может иррадиировать в спину, область лопатки или плеча.
Диафрагма — это непарная мышца, разделяющая грудную полость и брюшину, ее граница проходит по нижнему краю ребер. Грыжа пищеводного отверстия возникает при смещении части пищевода в грудную полость, что вызывает боли в подреберье и изжогу после еды.
Если желудок выходит через диафрагмальное отверстие, могут возникнуть боли в области сердца, которые снимаются Нитроглицерином, при этом кардиограмма не показывает отклонений. Боль при грыже появляется после обильной еды, в положении лежа или при кашле. Она уменьшается после рвоты, отрыжки или глубокого вдоха.
Гепатит
Гепатит — это воспаление печени, чаще всего вирусного происхождения. Основным симптомом является желтуха, проявляющаяся пожелтением кожи и склер глаз из-за попадания в кровь билирубина, не переработанного печенью. Однако существуют и безжелтушные формы заболевания.
Гепатит часто начинается с гриппоподобных симптомов, к которым затем добавляется боль в правом подреберье. Боль возникает из-за растяжения печеночной капсулы или давления на соседние органы — желчный пузырь и поджелудочную железу.
Болевой синдром при гепатите может быть различным: от ноющего и постоянного до острого и приступообразного. В последнем случае боль может иррадиировать в спину и под лопатку.
Язвенная болезнь
Язва — это дефект слизистой оболочки, возникающий из-за агрессивного воздействия желудочного сока и желчи. Обычно язвы небольшие и редко превышают 1 см. Это хроническое заболевание, при котором обострения чередуются с ремиссиями.
Симптомы язвенной болезни чаще всего проявляются весной и осенью. Характерной особенностью является необратимость: даже после заживления язвы остается рубец, который не выполняет функции и не выделяет желудочную кислоту.
Боль при язве может быть тупой, колющей или режущей, локализуясь в верхней части живота, в середине или по бокам. Она связана с приемом пищи и возникает примерно через 2 часа после еды.
Среди других симптомов выделяются:
- изжога, возникающая одновременно с болью;
- отрыжка кислым и задержка стула из-за повышенной кислотности желудка;
- приступы тошноты и рвоты, приносящие облегчение;
- страх перед приемом пищи из-за боли, что приводит к похудению.
Если язвенный дефект образуется на слизистой 12-перстной кишки, боль обычно возникает после полуночи. При поражении луковицы ощущается распирание и колюще-режущая боль. Локализация язвы в верхних отделах сопровождается тошнотой и рвотой.
Панкреатит
При остром воспалении поджелудочной железы боль локализуется с одной стороны живота, а поражение всего органа вызывает опоясывающие боли. Выраженность симптомов зависит от площади поражения. К классическим признакам панкреатита относятся:
- односторонняя или опоясывающая боль, переходящая на спину;
- тошнота, рвота, метеоризм, расстройства пищеварения;
- повышение температуры;
- сухость во рту;
- головная боль, повышенное потоотделение;
- побледнение кожи;
- повышение артериального давления;
- учащенное сердцебиение;
- одышка и ощущение нехватки воздуха.
Для хронического панкреатита характерна боль в верхней части живота, отдающая в спину, которая усиливается после употребления жирной, острой пищи и алкоголя. Нарушения в диете приводят к урчанию в животе, метеоризму, снижению аппетита и постоянным проблемам с пищеварением. Это может вызвать обезвоживание и потерю веса. Одним из осложнений панкреатита является сахарный диабет.
Кому необходима скорая помощь
Боль под ребрами может указывать на серьезные заболевания, способные вызвать тяжелые осложнения. В некоторых случаях не требуется немедленное вмешательство врачей, но обследование обязательно.
Неотложную помощь следует вызывать при продолжительной интенсивной боли, которая не проходит в течение получаса и не снимается лекарствами.
Срочно обратиться к медикам необходимо при частых болевых приступах. Тревожными симптомами являются повышение температуры тела в сочетании с болевым синдромом в подреберье, а также головокружение, тошнота или рвота.
Если при нажатии на болезненную область прощупываются уплотнения, живот увеличен, а в моче или кале есть кровяные примеси, нужно немедленно вызвать скорую помощь.
В ожидании медицинской бригады нельзя принимать лекарства, прикладывать согревающие или ледяные компрессы. Не рекомендуется есть и использовать народные рецепты; воду можно пить только небольшими порциями. При сильной боли лучше всего принять горизонтальное положение или другое, в котором боль ощущается меньше всего.