Сегодня обсудим: Что делать, если болят мышцы спины: возможные причины и лечение
Содержание статьи на ПоМедицине:
- Что собой представляют боли в мышцах спины и их осложнения
- Причины болей в мышцах спины
- Сопутствующая симптоматика
- Кто в группе риска
- Диагностика болей в мышцах спины
- Лечение болей в мышцах спины
- Профилактика болей в мышцах спины
Согласно медицинской статистике, каждый третий человек на планете страдает от заболеваний опорно-двигательного аппарата. Наиболее распространены артриты и артрозы.
Мышечная боль (миалгия) занимает третье место среди этих заболеваний, причем боли в мышцах спины встречаются чаще всего. Несмотря на распространенность, это заболевание не становится менее опасным.
Миозиты (воспаления мышц), сопровождающиеся болями, могут привести к инвалидности.
Что нужно знать о данной проблеме? Давайте разберемся.
Что собой представляют боли в мышцах спины, и каковы осложнения
Боли в мышцах спины часто являются симптомом миозита. На первый взгляд, это заболевание кажется безобидным: дискомфорт может исчезнуть сам собой. Однако это заблуждение. Опасность миозита заключается в возможных осложнениях, среди которых — кальцификация мышц. Болезнь не проходит, а переходит в хроническую форму, оставаясь незамеченной.
Кальцификация приводит к образованию жестких участков в мышцах и мешает нормальному сокращению волокон. Это может нарушить кровообращение, так как «окостеневшие» мышцы сдавливают сосуды. Особенно опасно это состояние в области шеи, где мышцы могут сжимать артерии, питающие мозг, что чревато инсультом. Миозиты в грудном и пояснично-крестцовом отделах также представляют опасность, так как могут сдавливать нервные корешки, что приводит к парезам и параличам. Поэтому важно своевременно обращаться за медицинской помощью.
Причины того, почему болят мышцы спины
Существует множество причин, по которым могут болеть мышцы спины.
- Первая и наиболее распространенная — недавнее инфекционно-воспалительное заболевание. Воздействие низких температур на мышцы может снизить местный иммунитет и вызвать воспаление, что приводит к боли и дискомфорту.
- Аутоиммунные заболевания. В этом случае иммунная система воспринимает собственные мышечные клетки как угрозу и запускает защитную реакцию. Это сложные заболевания, требующие внимательного подхода к лечению, такие как коллагенозы.
- Хроническое воспаление. Боли в мышцах спины могут быть вызваны даже больными зубами или заболеваниями горла и носоглотки.
- Редкая, но возможная причина — гельминтоз, например, эхинококкоз. Этот паразит может распространяться по организму с током крови и оседать в мышцах, образуя кистообразные капсулы. Диагностировать такой миозит сложно.
- Злоупотребление алкоголем. Это приводит к интоксикации и болезненности мышц.
- Физическая нагрузка. Многие, кто занимался интенсивной физической активностью, знают, что такое мышечная боль. Она возникает из-за микротрещин в мышцах, которые образуются при тяжелых нагрузках. Это не опасно, но неприятно.
- Наличие травм в анамнезе. В этом случае причина боли очевидна.
- Долгое нахождение в неудобной позе.
Если болят мышцы спины, стоит рассмотреть указанные факторы.
Сопутствующая симптоматика
При любом миозите симптомы проявляются ярко (за исключением хронической формы). Наиболее частые проявления:
-
Болевой синдром. Это главный источник дискомфорта при воспалении мышечной ткани. Боли интенсивные, ноющие или тянущие, усиливаются после физической нагрузки, смены положения тела и попыток напрячь пораженные мышцы. Спонтанно уменьшаются утром и усиливаются к вечеру. Болевой синдром может быть очень сильным, иррадиируя в грудную клетку, поясницу, голову, уши и нижнюю челюсть. Он может маскироваться под приступ стенокардии или инфаркт. Отграничить миалгию от сердечных проблем визуально невозможно.
-
Чувство скованности в мышцах. Ощущается, как будто спину обтянули тугим корсетом. Дискомфорт усиливается после физических нагрузок.
-
Снижение функциональной активности позвоночника. Это происходит из-за интенсивного болевого синдрома.
-
Чувство постороннего объекта в области спины.
Как правило, все симптомы проявляются одновременно, но возможны и вариации, особенно в случае хронического миозита спинных мышц. При хронической форме болезни пациент обычно ощущает лишь слабую боль.
Кто в группе риска
В группы риска входят:
- Лица, работающие на улице, подверженные воздействию низких температур.
- Профессиональные спортсмены, у которых миалгия возникает из-за перенапряжения мышц.
- Люди, занимающиеся физическим трудом.
- Лица пожилого возраста.
Диагностика болей мышц спины
Диагностика миалгии может быть сложной, так как необходимо отличить миозит от заболеваний сердца, легких и желудка. Это может сделать только врач. Обычно диагностикой и лечением миозитов занимаются хирурги совместно с терапевтами. На первичном осмотре специалист задает вопросы и фиксирует жалобы. Затем проводятся физикальные исследования (пальпация) и функциональные тесты для оценки состояния спины и позвоночника. Основная роль отводится инструментальным исследованиям, которые помогают верифицировать диагноз.
Среди исследований:
- Рентгенография. Позволяет выявить проблемы с костными структурами позвоночника, что важно для дифференциальной диагностики. Однако она не визуализирует мышечные структуры, относящиеся к мягким тканям.
- МРТ-диагностика. Предоставляет детальные снимки пораженных участков мышц и подходит для выявления кистоподобных образований, включая эхинококкозы.
- Пункция. Применяется при наличии кистозных полостей в мышцах для выявления паразитарного поражения.
Для дифференциальной диагностики могут быть назначены и другие методы обследования:
- ЭКГ. Позволяет выявить проблемы с сердцем.
- ФВД. Оценивает функциональное состояние легких.
- Рентгенография органов грудной полости.
В некоторых случаях полезны и лабораторные исследования, например, общий анализ крови. В крови могут наблюдаться лейкоцитоз, повышенная СОЭ и низкое количество эритроцитов — прямые признаки воспаления.
Комплекс указанных обследований достаточно для постановки точного диагноза.
Болят мышцы спины: лечение
Лечение болей в мышцах спины в основном медикаментозное. В терапии применяются:
- Спазмолитики — для снятия мышечных спазмов.
- Анальгетики — для облегчения болевого синдрома.
- Противовоспалительные средства — для устранения воспаления в пораженных мышцах.
- Антибиотики — при гнойном инфекционном миозите.
- Миорелаксанты — для снятия патологического напряжения мышц.
Лекарственные препараты — это первый этап к полному выздоровлению. Затем назначаются физиотерапевтические процедуры и массаж, которые могут проводиться как в период обострения, так и в фазу ремиссии. Конкретные названия процедур и лекарств определяет только врач. Самостоятельный прием препаратов строго запрещен.
В крайних случаях, например, при гнойном процессе или эхинококкозе, может потребоваться операция. К счастью, такие ситуации встречаются редко.
Болят мышцы спины: профилактика
Профилактика болей в мышцах спины несложна. Рекомендуется:
- Избегать переохлаждения, чтобы предотвратить миозиты.
- Своевременно устранять источники хронического воспаления.
- При непонятной боли обращаться к терапевту или хирургу.
- Отказаться от курения и злоупотребления алкоголем.
Это поможет пациенту сохранить здоровье на длительный срок.
Миозиты могут быть серьезными. Запущенный процесс способен привести к утрате трудоспособности, поэтому не стоит рисковать. Бдительность — важный аспект здоровья.
- Нужно ли делать отопластику?
- Отёк Квинке: первые симптомы и правила первой помощи.
- Как узнать, что подросток употребляет спайсы или соль?
Источник
Боль в мышцах спины: явные и скрытые причины
Медики и ученые всего мира обсуждают причины болей в мышцах спины и шеи. Существует множество факторов, и не все они связаны с повреждением тканей. Мышцы реагируют спазмом, болью и воспалением на любые процессы в организме. Состояние мышц спины и шеи отражает не только физическое здоровье, но и психоэмоциональное состояние, фиксируя и усугубляя переживания.
Классификация мышечных болей
Мышечная боль делится на острую и хроническую, в зависимости от причин. Классификация боли основывается не только на времени, но и на происхождении, прогнозе и методах лечения. Острая боль сигнализирует о угрозе, связанной с инфекцией, травмой или воспалением, и обычно легко снимается анальгетиками.
Боль считается хронической, если продолжается более 3 месяцев.
Этот срок соответствует времени заживления тканей, после которого боль должна исчезнуть. Если она сохраняется дольше, это может указывать на соматические заболевания опорно-двигательного аппарата или внутренних органов, либо на функциональные изменения в нервной системе, когда боль становится независимой от своего источника.
Мышечную боль в спине и шее также классифицируют по происхождению:
- ноцицептивная;
- невропатическая — при сдавливании или раздражении нервных корешков, проводящих трактов или структур головного и спинного мозга;
- психогенная;
- смешанная;
- неопределенная.
Ноцицептивные боли
Это состояние возникает из-за активации болевых (ноцицептивных) рецепторов костно-мышечной системы или внутренних органов, что означает наличие органической причины боли. Интенсивность боли зависит от тяжести заболевания. К основным причинам относятся:
- Межпозвонковые грыжи, при которых мышцы компенсируют нестабильные суставы. Боль сохраняется, пока существует грыжа, а медикаменты обеспечивают лишь временное облегчение.
- Костные разрастания и остеохондроз. Мышцы адаптируются к изменению расстояния между позвонками. Боль обычно тупая и ноющая, может длиться годами.
- Спондилиты различного происхождения: врожденные, туберкулезные, аутоиммунные и другие.
- Артриты и артрозы межпозвоночных суставов.
- Миозит шеи и спины, возникающий из-за микроразрывов мышечных волокон при неудачной физической нагрузке.
- Сколиоз, лордоз и кифоз – нарушения пространственного соотношения отделов позвоночника. Позвоночный столб может искривляться вбок, вперед и назад, что приводит к перерастяжению или спазмам мышц, которые невозможно устранить. Эти состояния могут вызывать инвалидность.
- Болезни внутренних органов, при которых в мышцах спины возникают отраженные боли. Места проекции боли называются зонами Захарьина-Геда. Классический пример – интенсивная боль в спине при остром панкреатите или воспалении поджелудочной железы.
Все мышечные боли имеют одинаковый механизм развития, но разные причины.
Механизм заключается в спазме и сдавлении мышечных волокон, что приводит к асептическому (без бактерий) воспалению или ишемии (кислородному голоданию). Эти процессы вызывают усиленное образование молочной кислоты, которая не вредна организму, но раздражает болевые рецепторы. Лечение ноцицептивных болей зависит от причины и включает традиционные группы препаратов и их сочетания.
Миофасциальный синдром
Существование миофасциального синдрома оспаривается из-за отсутствия органической причины. Тем не менее, боли без классического объяснения требуют классификации, и их относят к этому разделу.
Основной признак миофасциального синдрома — наличие триггерных (пусковых) точек. При прикосновении к ним человек испытывает резкую боль, а в удаленных мышцах возникает локальное сокращение.
Триггерные точки делятся на активные и латентные. Активные точки нарушают сократительную способность мышцы и вызывают боль даже без давления. Латентные точки (спящие) вызывают напряжение и нарушают функцию мышцы, но боли не вызывают. Пациенты часто ощущают онемение и скованность, а мышцы быстро устают от минимальной нагрузки.
Существуют множественные триггерные точки в области шеи, которые могут распространяться на спину и плечевой пояс. Причины их возникновения до конца не ясны, но описаны случаи появления этих точек после травм, при асимметрии скелета, нарушениях обмена веществ и ревматологических заболеваниях.
Также рассматриваются психологические и эмоциональные расстройства. Миофасциальный синдром может возникать, когда пациент получает явную или неосознанную выгоду от своего состояния. Улучшение состояния после применения антидепрессантов и устранение причины эмоционального срыва служат косвенными признаками психологической природы страдания.
Проявления миофасциального синдрома зависят от расположения триггерных точек. Например, триггерные точки в мышцах шеи могут вызывать головную боль, а в спине — боль, имитирующую различные заболевания.
Психогенные и неопределенные боли
Об этих видах боли можно говорить, когда проведено полное обследование и явная причина не найдена. Болевой синдром имеет нечеткую структуру и не вписывается в стандартные клинические картины. Ощущения мигрируют по телу, особенно в области шеи и спины, а медикаменты оказывают малоэффективное действие. Лучшие методы лечения — плацебо или психотерапия.
Фибромиалгия — это хроническая боль, которая встречается в 10 раз чаще у женщин. Болевые зоны симметричны с обеих сторон тела и обычно расположены на шее, спине, животе или конечностях. Выделено 18 стандартных зон, где может ощущаться боль, и для установления диагноза необходимо, чтобы хотя бы 11 из них были активны.
При фибромиалгии триггерные точки отсутствуют.
Боль разлитая, глубокая, ноющая. В мышцах можно нащупать уплотнения, но нажатие на них не приносит облегчения.
Лечение мышечных болей
Подбор лечения осуществляется индивидуально. При растяжении мышц рекомендуется покой, который способствует утилизации молочной кислоты. Если нет разрывов или переломов, можно использовать согревающие спортивные мази.
Лекарственные блокады для спазмированных мышц применяются крайне редко, но такая возможность существует.
Эффективным методом является постизометрическая релаксация, выполняемая с массажистом. Массажист фиксирует спазмированные мышцы в нужном положении, а пациент оказывает минимальное сопротивление. Небольшие усилия достаточно для расслабления мышц и устранения боли. Этот метод обеспечивает быстрое и надежное облегчение.
Для лечения триггерных точек эффективна сухая пункция или прокол тонкой иглой, что приводит к мгновенному расслаблению мышц и снижению неприятных ощущений.
Лечение фибромиалгии представляет собой сложную задачу, часто требующую участия психотерапевта и назначения психотропных средств, а также качественного санаторного отдыха. Полезными дополнениями могут быть акупунктура, пиявки и травяные сборы. Важно найти метод, которому пациент доверяет.
Хроническая мышечная боль в спине, хотя и не угрожает жизни, приносит значительный дискомфорт и может длиться долго. Справиться с ней можно совместными усилиями пациента и врача.
Практически у каждого человека время от времени возникает боль в мышцах спины, как у пожилых, так и у молодых. Это может быть безобидным явлением или признаком серьезного заболевания. В любом случае, важно обратиться к врачу. Своевременное обращение к специалисту поможет быстрее избавиться от боли и предотвратить дальнейшее развитие болезни.
Почему болят мышцы спины
Спина — самая большая часть человеческого тела, защищающая внутренние органы, мышцы, суставы и кости. Боль в спине должна насторожить. Неприятные ощущения часто возникают из-за инфекций, воспалений, перенапряжения или чрезмерных физических нагрузок. Эти факторы могут вызывать изменения в мышцах и структуре позвоночника.
Болевые ощущения в спине трудно охарактеризовать. Они связаны с накоплением молочной кислоты в мышцах, что приводит к отекам и болям различной интенсивности.
Врачи выделяют несколько типов мышечных болей в спине:
- слабые,
- ноющие,
- острые,
- сильные.
Острая боль часто возникает из-за воспалительных процессов, инфекций или заболеваний внутренних органов.
Пациенты классифицируют болевой синдром на:
- периодический,
- постоянный,
- разовый.
Причины боли в мышцах спины:
- Заболевания спины: сколиоз, остеохондроз, артроз, ревматизм. Эти болезни приводят к перенапряжению мышц и дискомфорту, особенно в трапециевидных и продольных мышцах.
- Патологии внутренних органов, такие как болезни мочеполовой и сердечно-сосудистой систем, органов дыхания, желудка и печени, могут вызывать боли в верхней части спины и груди.
- Воспалительные процессы, например, миозит, возникают из-за инфекций, разрушающих соединительную и мышечную ткань. Это может привести к гнойным образованиям. Миозит часто развивается после переохлаждения или как осложнение хронических заболеваний органов дыхания. Если его не лечить, могут возникнуть сильные боли, высокая температура и атрофия мышц.
- Механические повреждения и травмы, особенно у спортсменов, могут вызывать разрывы и воспаления в мышцах спины.
- Перенапряжение и сидячий образ жизни. Боли могут возникать после длительного пребывания в одном положении, что часто наблюдается у офисных работников.
- Боли в спине после тренировок у активных людей, таких как туристы, связаны с высокой нагрузкой на мышцы.
- Врожденные патологии, например, синдром короткой ноги, могут вызывать деформацию позвоночника и периодические боли.
- Неправильный массаж или гимнастика могут привести к болям, если процедуры выполнены некачественно или противопоказаны.
Также боли могут быть связаны с анатомическими особенностями, такими как сколиоз, плоскостопие или асимметрия таза.
Что делать, если болят мышцы спины
При развитии болезни у пациента возникают не только боли в мышцах спины, но и следующие симптомы:
- нарушенная осанка;
- ограниченная подвижность суставов и позвоночника, например, невозможность полностью выпрямить спину или повернуть голову;
- снижение чувствительности кожи, онемение и покалывание в конечностях.
Медики отмечают, что боли в мышцах спины и позвоночника могут быть связаны с серьезными заболеваниями, чаще всего с остеохондрозом, которым страдает около 85% населения Земли.
Остеохондроз поражает:
- позвонки;
- межпозвонковые диски;
- спинной мозг;
- корешки спинномозговых нервов;
- сосуды;
- связки и мышцы.
Кроме того, остеохондроз может развиваться на фоне:
- спондилита;
- болезни Бехтерева;
- артрита;
- артроза;
- сколиоза.
Опасность остеохондроза заключается в возникновении дегенеративных изменений и разрушении костной ткани, межпозвонковых дисков и суставных хрящей.
Причины развития остеохондроза включают:
- наследственность;
- неправильное питание;
- избыточный вес;
- травмы, которые могут привести к повышенной подвижности позвоночника и защемлению нервов и сосудов;
- малоподвижный образ жизни;
- чрезмерные физические нагрузки;
- частые стрессы.
Боль в левой и правой нижней части лопаток может указывать на межпозвонковую грыжу или межреберную невралгию. Многие пациенты привыкли к слабой, ноющей боли в спине и считают ее нормальной. Однако это ошибочно. Важно своевременно обратиться к специалисту для выявления причины боли.
Локализация болей
Болевые ощущения в области спины часто локализуются в определенных местах. Возможные причины включают:
-
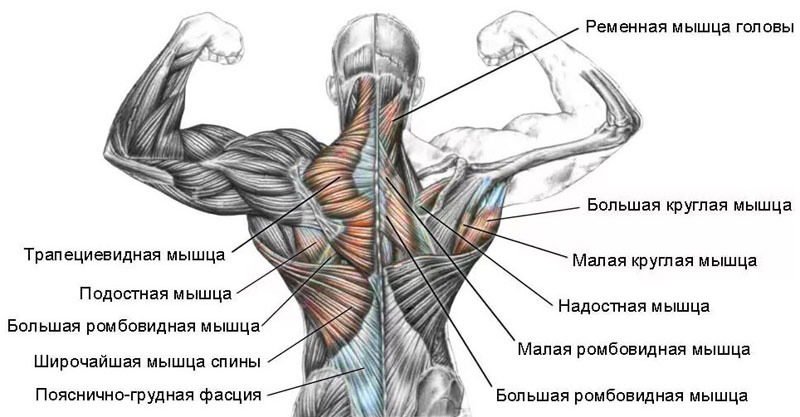
Боль в трапециевидной мышце. Эта мышца уязвима, так как ее волокна отвечают за подвижность плеч. Боль чаще возникает у работников искусства и танцоров из-за перенапряжения. Также она может быть связана с психоэмоциональными проблемами. Симптомы включают головную боль, ограничение движений головы и иррадиацию боли в плечи. Боль ноющая и постоянная.
-
Боль в большой ромбовидной мышце. Она может возникнуть из-за неправильного подъема тяжестей, что приводит к смещению лопаток и сутулости. При этом человек испытывает трудности с движением шеи и плеч.
-
Боль слева в спине. Это может указывать на остеохондроз. Боль ноющая, часто сопровождается головокружением, нарушением зрения и дискомфортом в руках.
-
Боль вдоль позвоночника. Это может свидетельствовать о грыже или сколиозе, когда нервные корешки сжимаются, и позвонки меняют свое положение.
-
Шейный остеохондроз. Характеризуется приступообразной жгучей болью в затылке или голове, сопровождающейся симптомами кислородного голодания: головокружением, тошнотой, мигренью, снижением чувствительности в руках и плечах, одышкой. У пожилых людей возможна потеря сознания, а при хронической форме — парез и паралич верхних конечностей.
-
Грудной остеохондроз. Проявляется острой болью с прострелами в области между ребрами, лопатками и верхней частью живота. Пациенты могут испытывать кашель, ком в горле и трудности с глотанием. При наклонах и поднятии рук усиливается давление и возникают боли в области сердца.
-
Поясничный остеохондроз. Характеризуется внезапной болью в пояснице с иррадиацией в пах и таз. Боль может уменьшаться или исчезать при сращении позвонков. У пациента могут возникать онемение кожи, парез и паралич верхних конечностей. У мужчин возможны проблемы с мочеиспусканием, у женщин — нарушения менструального цикла.
-
Боль в спине справа. Это может указывать на остеохондроз, радикулит, сколиоз, межпозвоночные протрузии, туберкулез, травмы позвоночника или воспаления мышц. Боль может сигнализировать о заболеваниях внутренних органов, таких как аппендицит, перитонит, пиелонефрит, панкреатит, язва двенадцатиперстной кишки, камни в почках, холецистит, инфаркт, стенокардия, пневмония и плеврит. У женщин это может указывать на аднексит, эндометрит, миому или кисты.
Диагностика заболевания
Мышечную боль в спине лечат хирурги, травматологи, невропатологи и терапевты. Они проводят диагностику и назначают лечение, начиная с осмотра пациента и выяснения его жалоб.
К дополнительным методам диагностики, используемым для выявления симптомов болезни, относятся:
- Рентгенография — выявляет патологии костной системы.
- МРТ — оценивает поражение мышц.
- Пункция — позволяет обнаружить паразитарные поражения.
- ЭКГ — оценивает работу сердечной системы.
Пациенту также необходимо сдать анализы крови и мочи для определения воспалительных процессов в организме.
Лечение
Лечение боли в мышцах спины включает несколько методов, направленных на устранение источника боли:
- Для снятия острых болей назначают мази и гели с анестетиками, например, с экстрактом красного перца или ядом змеи.
- При миозите применяют нестероидные противовоспалительные препараты, а также кортикостероиды по назначению врача. Важно следовать курсу лечения.
- Для лечения грыжи межпозвонкового диска используют миорелаксанты, которые помогают снять мышечные спазмы.
- В случае паразитарных инфекций применяются медикаментозные методы.
- При гнойном миозите назначают антибиотики.
Дополнительно могут быть рекомендованы:
- электротерапия;
- иглорефлексотерапия;
- мануальная терапия;
- лазерная терапия;
- лечебные массажи.
Также полезно посещение санатория, специализирующегося на лечении подобных заболеваний, и проведение процедур по психоэмоциональной коррекции.
Профилактика
Чтобы избежать боли в спине, пациенту следует выполнять несколько простых рекомендаций:
- Поддерживайте правильную осанку при ходьбе и сидении. Для этого встаньте вплотную к стене, прижмитесь затылком и пятками. Запомните это положение и старайтесь сохранять его в повседневной жизни.
- Если необходимо долго стоять, каждые 10 минут меняйте положение, перенося вес тела с одной ноги на другую.
- При длительном сидении важно снимать мышечную усталость. Для этого прогнитесь в спине, вытяните руки вверх и вперед, глубоко подышите. Затем встаньте на носки, поднимите руки и потянитесь. Повторяйте такие движения несколько раз в день.
- Рекомендуется долго висеть на турнике.
- Следите за рационом. Исключите жирную пищу и отдавайте предпочтение продуктам, богатым клетчаткой, витаминами и минералами.
- Одевайтесь по погоде, избегайте сквозняков и переохлаждения.
- Занимайтесь спортом каждый день.
- Не проводите много времени в постели. Короткие промежутки отдыха помогут избежать атрофии мышц.
В качестве профилактики врачи рекомендуют следующее упражнение:
- Лягте на спину, прижмите ягодицы к полу.
- Поднимите ноги и согните их под прямым углом к полу.
- Осторожно отводите ноги вправо и влево.
- Во время выполнения упражнения должно ощущаться растяжение позвоночника.
Еще одно упражнение: лягте на спину и поднимите руки и ноги высоко вверх. Удерживайте это положение несколько минут, затем расслабьтесь. Повторите упражнение несколько раз.
Если появляется боль в области позвоночника, необходимо проконсультироваться со специалистом. Не терпите боль в надежде, что она пройдет сама, и не занимайтесь самолечением. Это может привести к ухудшению состояния и обострению проблемы.